로그인을 하시면 메디칼타임즈의
로그인을 하시면 메디칼타임즈의다양한 연관서비스를 이용하실 수 있습니다. 가입 시 등록한 정보를 입력해주세요.
 개인정보 보호를 위한 비밀번호 변경안내
주기적인 비밀번호 변경으로 개인정보를 지켜주세요.
개인정보 보호를 위한 비밀번호 변경안내
주기적인 비밀번호 변경으로 개인정보를 지켜주세요.안전한 개인정보 보호를 위해 3개월마다 비밀번호를 변경해주세요. ※ 비밀번호는 마이페이지에서도 변경 가능합니다.
리브리반트-렉라자 병용, 비소세포폐암 전 분야 효과 입증
브라질·호주는 의료기기 블루오션…"현지 파트너가 핵심"
입원실 남녀구분 운영의무 삭제…가족 어린이 입원 열려
복지부, '의뢰·회송 AX' 하반기 도입…의료 AI 대전환 속도
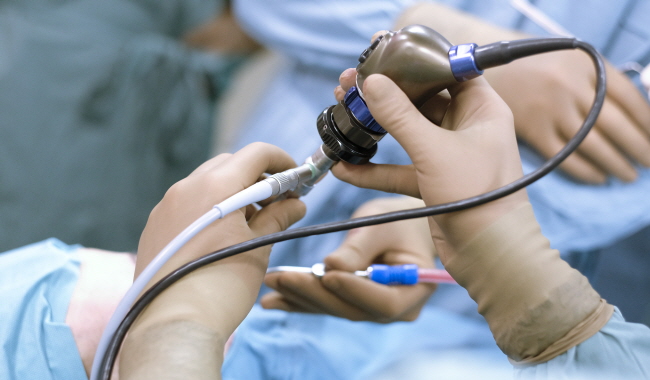
"내시경 AI 분명한 효과 있다"…초보 의사 진단 정확도 높여
약만으론 부족했던 대상포진 후 신경통…전기침 효과 입증
메타가 만난 사람들

인터뷰
"환자가 이해해야 당뇨병 관리 완성…20년 노하우 한권에"
기획연재

기획연재
주사제 지고 경구제 온다…개원가 비만치료 게임 체인저는?
토막기사
- 전체
- 정책
- 병원
- 제약
- 의료기기
- 학술
- 전체
- 정책
- 병원
- 제약
- 의료기기
- 학술
- 화상학회 학술대회 개최…화상·창상 의학 최신 지견 총망라
- 식약처, 지난해 의약품 7887품목 중 5579품목 갱신
- 인하대병원 개원 30주년 "글로벌 TOP 30 향해 비상"
- 급성 허혈성 뇌졸중 치료제 '메탈라제' 국내 출시
- 만성질환 초기 관리에서 '아모프렐·로수젯' 활용 전략 공유
- 삼천당제약, 유럽 EMA로부터 경구용 인슐린 임상 1상 승인
- 식약처, 지난해 의약품 7887품목 중 5579품목 갱신
- 식약처, 허가·심사혁신 프로세스 6월 1일부터 시행
- 외국인 환자 비대면 진료 법제화…초진·처방 허용
- 식약처, 파브리병 치료제 '엘파브리오주' 허가
- 식약처, 가정 내 의료용 마약류 수거·폐기 사업 확대 실시
- 진흥원-의료계, 의사과학자 '전주기 연구 생태계' 구축 박차
- 화상학회 학술대회 개최…화상·창상 의학 최신 지견 총망라
- 인하대병원 개원 30주년 "글로벌 TOP 30 향해 비상"
- 이경률 SCL그룹 회장, 연세대 총동문회장 연임
- 삼성서울병원, AI 기반 수술 로봇 개발 플랫폼 구축 시동
- 서울성모병원 장기육 교수, 72억 과기부 리더연구자 선정
- "대학병원 수준" 유밤외과, 글로벌 유방생검 교육기관 선정
- 급성 허혈성 뇌졸중 치료제 '메탈라제' 국내 출시
- 만성질환 초기 관리에서 '아모프렐·로수젯' 활용 전략 공유
- 삼천당제약, 유럽 EMA로부터 경구용 인슐린 임상 1상 승인
- 유영제약, 이상지질혈증 치료제 '에제페닉스정' 6월 발매
- 메타비아, EASL서 DA-1726 임상 1상 추가 데이터 발표
- 룬드벡 편두통 예방 치료제 '바이엡티' 국내 허가
MEDI ACADEMY
- Medi Insight
- MD Column
- M-Report
- Medi Insight
- MD Column
- M-Report
많이 읽은 뉴스
알립니다
심사 청구 사례더보기 +
- 봉합사 청구 누락 사례(5편) 2026.04.16
- 퇴장방지의약품 청구 누락(4편) 2026.04.16
- 진정내시경 환자관리료 누락사례(3편) 2026.04.16
- 수술실 환자 안전관리료 누락사례 3가지(2편) 2026.04.16
- 가루약 조제료 산정누락 사례(1편) 2026.04.16
- 내시경 신경차단술 후 C-arm 시술비 청 2025.11.05
- 진료기록부 거짓 작성 후 면허정지 2025.08.25
- 심혈관조영술 시행 후 사망 2025.08.11
- 뇌경색 수술 후 사망 2025.07.21
- 회전근개 수술 후 재파열 발생 2025.06.05