국내 다기관 연구진 6개월간 외래 및 예약 환자 현황 분석
환자 43%가 예약 일자 안지켜…동반질환 수가 독립 요인
코로나가 장기화되면서 류마티스 관리에 구멍이 뚫리고 있다는 지적이 나왔다. 환자의 절반 가량이 예약 일자에 병원을 찾지 않는 '노쇼(No show)'를 보이고 있는 것.
특히 류마티스 관절염(RA)의 경우 치료의 최대 난제가 순응도라는 점에서 더욱 관리가 어려워지고 있다는 지적이다.
코로나로 인한 '노쇼'에 대한 국내 첫 체계적 분석 도출
오는 14일 Journal of korean medical science에는 코로나 대유행으로 인한 병원 방문 패턴 변화에 대한 전향적 연구 결과가 게재될 예정이다(doi.org/10.3346/jkms.2020.35.e423).

코로나 대유행으로 류마티스 관절염 환자 관리에 구멍이 뚫리고 있다는 지적이 나왔다.
실제로 코로나가 국내에 들어온 지난 2월 이후 각 대학병원을 비롯한 의료기관에서는 외래와 수술 취소 및 연기가 이어진 바 있다.
하지만 이러한 이른바 '노쇼'에 대한 체계적인 분석이 나온 적은 없었던 것이 사실. 각 병원별로 자체 분석은 있었지만 다기관에서 이뤄진 연구는 드물었다.
그나마 미국 등에서 코로나 대유행으로 응급실 방문이 30% 가량 줄었다는 연구(J Emerg Med 2020;38(9):1732–1736)를 통해 간접적으로 체감한 것이 전부다.
이에 따라 부산대 의과대학 류마티스내과 소민욱 교수가 이끄는 다기관 연구진은 코로나 대유행이 시작된 2월부터 7월까지 6개월간 류마티스 환자를 대상으로 병원 방문 패턴의 변화를 추적했다.
류마티스 관절염이 만성 염증성 질환으로 지속적인 관리와 약물 처방이 이어진다는 점에서 이를 표본 삼아 코로나의 여파를 분석한 것이다.
'노쇼'가 환자에게 큰 피해를 입히는 것도 물론이지만 의료기관 및 의료진에게도 비용과 자원 낭비를 초래한다는 점에서 예측 요인을 분석하는 것이 목표다.
예약 환자 절반 가량이 '노쇼'…동반 질환이 최대 독립 요인
이에 따라 연구진은 연구 시작 직전 6개월 동안 항류마티스 제제(Disease-modifying antirheumatic drugs, DMARDs)로 치료 받은 류마티스 관절염 환자 376명과 1189명의 예약 및 병원 방문 현황을 분석했다.
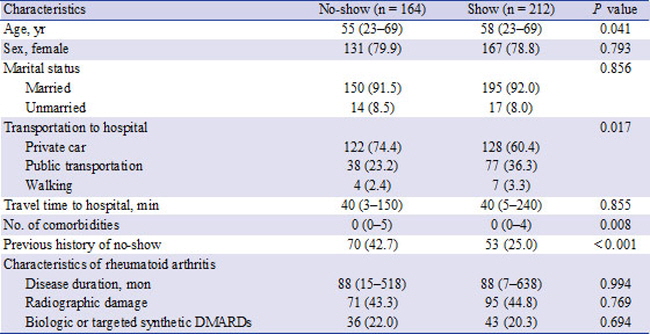
노쇼 환자와 병원을 방문한 환자간에 독립 변수 비교
또한 예측 요인을 분석하기 위해 병원 방문까지 걸리는 소요 시간과 고혈압 등 동반 질환 수, 과거 노쇼 이력 등 다양한 변수를 추가 분석했다.
그 결과 무려 환자의 43.6%가 연구 기간 중 한번 이상 예약을 어기고 병원을 방문하지 않은 것으로 조사됐다. 절반 가량의 환자가 노쇼를 한 셈이다.
예측 요인을 분석하기 위한 연구 결과 노쇼를 한 환자들은 대부분 병원을 방문한 환자보다 어린 경향을 보였다. 병원을 방문하지 않은 환자의 평균 나이는 55세로 예약을 지킨 환자의 평균 58세보다 3살이 어렸던 것.
또한 노쇼 환자의 동반 질환 혹은 합병증은 병원을 찾은 환자보다 유의하게 낮았다(P=0.008). 동반질환이 적을 수록 노쇼 위험이 높다는 점을 의미한다.
특히 과거 한번 이상 노쇼를 했던 환자일 수록 다시 병원을 찾지 않을 확률이 높았다. 한번이라도 노쇼를 한 환자가 다시 병원을 오지 않을 확률은 42.7%에 달한데 반해 그렇지 않은 환자는 25%에 불과했기 때문이다.
다른 변수를 제외하고 독립 변수를 분석하면(로지스틱 회귀 분석) 과거 노쇼 이력은 다시 병원을 찾지 않을 확률을 2.22배나 높였고 동반질환이 많을 수록 병원을 찾을 확률이 1.3배로 높았다.
과거 노쇼 이력, 어린 나이, 동반 질환 수가 노쇼에 독립적인 요인으로 작용한다는 것을 보여준 셈이다.
연구진은 "노쇼의 비율과 관련 요인, 예측 요인은 류마티스 관절염 치료 효과를 개선하는데 매우 중요한 가치를 지닌다"며 "이를 통해 노쇼 고위험 환자를 식별할 수 있다는 점에서 더욱 강력한 관리의 밑거름이 될 수 있다"고 설명했다.
이어 "지금까지 노쇼 환자의 특성에 초점을 맞춘 연구가 없었다는 점에서 이러한 예측 요인들은 치료 결과를 개선하고 의료기관의 비용 및 자원 낭비를 줄이는데 큰 도움이 될 것"이라고 밝혔다.
특히 류마티스 관절염(RA)의 경우 치료의 최대 난제가 순응도라는 점에서 더욱 관리가 어려워지고 있다는 지적이다.
코로나로 인한 '노쇼'에 대한 국내 첫 체계적 분석 도출
오는 14일 Journal of korean medical science에는 코로나 대유행으로 인한 병원 방문 패턴 변화에 대한 전향적 연구 결과가 게재될 예정이다(doi.org/10.3346/jkms.2020.35.e423).

하지만 이러한 이른바 '노쇼'에 대한 체계적인 분석이 나온 적은 없었던 것이 사실. 각 병원별로 자체 분석은 있었지만 다기관에서 이뤄진 연구는 드물었다.
그나마 미국 등에서 코로나 대유행으로 응급실 방문이 30% 가량 줄었다는 연구(J Emerg Med 2020;38(9):1732–1736)를 통해 간접적으로 체감한 것이 전부다.
이에 따라 부산대 의과대학 류마티스내과 소민욱 교수가 이끄는 다기관 연구진은 코로나 대유행이 시작된 2월부터 7월까지 6개월간 류마티스 환자를 대상으로 병원 방문 패턴의 변화를 추적했다.
류마티스 관절염이 만성 염증성 질환으로 지속적인 관리와 약물 처방이 이어진다는 점에서 이를 표본 삼아 코로나의 여파를 분석한 것이다.
'노쇼'가 환자에게 큰 피해를 입히는 것도 물론이지만 의료기관 및 의료진에게도 비용과 자원 낭비를 초래한다는 점에서 예측 요인을 분석하는 것이 목표다.
예약 환자 절반 가량이 '노쇼'…동반 질환이 최대 독립 요인
이에 따라 연구진은 연구 시작 직전 6개월 동안 항류마티스 제제(Disease-modifying antirheumatic drugs, DMARDs)로 치료 받은 류마티스 관절염 환자 376명과 1189명의 예약 및 병원 방문 현황을 분석했다.

그 결과 무려 환자의 43.6%가 연구 기간 중 한번 이상 예약을 어기고 병원을 방문하지 않은 것으로 조사됐다. 절반 가량의 환자가 노쇼를 한 셈이다.
예측 요인을 분석하기 위한 연구 결과 노쇼를 한 환자들은 대부분 병원을 방문한 환자보다 어린 경향을 보였다. 병원을 방문하지 않은 환자의 평균 나이는 55세로 예약을 지킨 환자의 평균 58세보다 3살이 어렸던 것.
또한 노쇼 환자의 동반 질환 혹은 합병증은 병원을 찾은 환자보다 유의하게 낮았다(P=0.008). 동반질환이 적을 수록 노쇼 위험이 높다는 점을 의미한다.
특히 과거 한번 이상 노쇼를 했던 환자일 수록 다시 병원을 찾지 않을 확률이 높았다. 한번이라도 노쇼를 한 환자가 다시 병원을 오지 않을 확률은 42.7%에 달한데 반해 그렇지 않은 환자는 25%에 불과했기 때문이다.
다른 변수를 제외하고 독립 변수를 분석하면(로지스틱 회귀 분석) 과거 노쇼 이력은 다시 병원을 찾지 않을 확률을 2.22배나 높였고 동반질환이 많을 수록 병원을 찾을 확률이 1.3배로 높았다.
과거 노쇼 이력, 어린 나이, 동반 질환 수가 노쇼에 독립적인 요인으로 작용한다는 것을 보여준 셈이다.
연구진은 "노쇼의 비율과 관련 요인, 예측 요인은 류마티스 관절염 치료 효과를 개선하는데 매우 중요한 가치를 지닌다"며 "이를 통해 노쇼 고위험 환자를 식별할 수 있다는 점에서 더욱 강력한 관리의 밑거름이 될 수 있다"고 설명했다.
이어 "지금까지 노쇼 환자의 특성에 초점을 맞춘 연구가 없었다는 점에서 이러한 예측 요인들은 치료 결과를 개선하고 의료기관의 비용 및 자원 낭비를 줄이는데 큰 도움이 될 것"이라고 밝혔다.